Zapisz się na newsletter i pobierz darmowe dwa dni diety przeciwzapalnej
Strefa wiedzy
Ból w endometriozie

Endometrioza jest przewlekłą chorobą. Jednym z jej objawów jest szeroko pojęty ból, który może występować w miednicy, brzuchu czy podczas miesiączkowania lub stosunku seksualnego. U wielu kobiet bardzo pogarsza to jakość życia, utrudnia codzienne funkcjonowanie czy podjęcie pracy zawodowej.
Chcąc zrozumieć, dlaczego endometrioza boli, musimy zwrócić uwagę na takie czynniki jak: stany zapalne, biochemiczne środowisko endometriozy, neuroangiogeneza (powstawanie nowych nerwów czuciowych) czy nocycepcja (odbieranie, odczuwanie bólu). Kiedy podczas stosunku czy badania przezpochwowego, czyli w normalnych warunkach bodźca nie powodującego bólu, dochodzi do silnego jego odczuwania, stan taki nazywamy hiperalgezją. Jest to stan nadwrażliwości, kiedy próg odczuwania bólu został obniżony. Taki stan obserwuje się w endometriozie.
ŚRODOWISKO HORMONALNE I STAN ZAPALNY
Zmienione środowisko hormonalne i zapalenia są nierozłącznie związane z dolegliwościami bólowymi. Estrogen wpływa na czynność endometrium, a zmiany związane endometriozą podlegają cyklicznym zmianom pod wpływem hormonów tak samo jak endometrium eutopowe. Endometrioza jest chorobą estrogenozależną i nadmiar tego hormonu może rozregulowywać/stymulować środowisko do bardziej prozapalnego. Jednym z mechanizmów, który został zaproponowany jako odpowiedzialny za nasilanie zapaleń, a co za tym idzie bólu, jest związany z ekspresją aromatazy w zmianach endometrialnych. Jest to enzym, który przekształca androgeny w estrogeny. Dzięki temu w zmianach ciągle nasilana jest produkcja tego hormonu, który następnie powoduje wydzielanie zapalnych prostaglandyn (PGE2) poprzez nasilanie aktywności COX-2. Powstaje tu dodatnia pętla między estrogenami i stanem zapalnym. PGE2 może bezpośrednio stymulować zakończenia włókien nerwowych i wpływać na powstawanie sygnału bólowego. Estradiol i stan zapalny stymulują również czynniki wzrostowe i proangiogenne, m.in. VEGF, co wpływa na wzrost naczyń krwionośnych unaczyniających włókna nerwowe.
Fizjologiczne złuszczanie się endometrium podczas miesiączki jest naturalnym procesem, do którego dochodzi w odpowiedzi na spadek poziomu estrogenów i progesteronu pod koniec cyklu. Tak jak wcześniej pisałem, zmiany endometrialne podlegają tym samym cyklom. Zaangażowany jest w to układ immunologiczny (Natural Killers, makrofagi, neutrofile). Komórki ulegają rozpadowi i uwalniają wolne rodniki, żelazo, prostaglandyny oraz wzorce molekularne związane z uszkodzeniem tzw. DAMP. Komórki układu odpornościowego po prostu „sprzątają” fragmenty złuszczonego endometrium. W endometriozie proces ten jest zaburzony, co może sprzyjać progresji choroby, nasileniu stanu zapalnego i dolegliwości bólowych.
Wydaje się, że również endotoksyny bakteryjne pochodzące m.in. od Escherichia Coli mogą nasilać zapalenia. W płynie otrzewnowym kobiet z endometriozą wykazano wyższy poziom endotoksyny pochodzących od tej bakterii w porównaniu do kobiet zdrowych. Ekspozycja makrofagów na lipopolisacharydy bakteryjne skutkuje zwiększeniem produkcji wielu cząsteczek zaangażowanych w rozwój endometriozy, m. in. VEGF, IL-6, IL-8 czy TNFa (w sposób zależny od dawki). Skąd obecność endotoksyn bakteryjnych w środowisku miednicy? Proponuje się 2 drogi: pierwsza to translokacja z jelita przez enterocyty, a druga skażenie krwi menstruacyjnej i wsteczne miesiączkowanie.
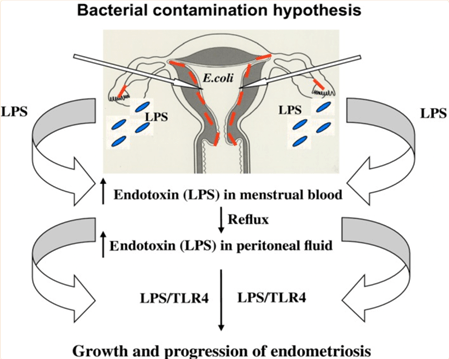
Zwiększone wydzielanie mediatorów zapalnych może bezpośrednio stymulować komórki nerwowe do generowania sygnału bólowego. Wydaje się więc, że zdrowe środowisko mikrobiologiczne jelit oraz pochwy jest bardzo ważne w kontekście nasilania zapaleń, co przekładać się może również na większe generowanie bólu.
NEUROANGIOGENEZA
Ból jest pewnego rodzaju finalnym skutkiem przejścia sygnałów obwodowych do rdzenia kręgowego, a następnie mózgu. Fragmenty endometrium nie mają unerwienia wewnętrznego połączonego z resztą układu, które pozwoliłoby przenieść sygnał do rdzenia kręgowego, a później mózgu. To unerwienie musi dopiero powstać, a proces ten nazywamy neuroangiogenezą, czyli wytwarzaniem nowych połączeń nerwowych. Po prostu zmiany endometrialne „wytwarzają” swoje własne połączenia nerwowe. W tym procesie udział bierze układ immunologiczny (stan zapalny), estrogeny, czynniki wzrostu (VEGF, NGF), czynnik aktywowany hipoksją. Aktywacja makrofagów (komórki układu odpornościowego) powoduje nasilenie stanu zapalnego i wydzielanie przez nich licznych cząsteczek (cytokiny, chemokiny), które biorą udział w angiogenezie, czyli unaczynieniu zmiany – lepszy dopływ krwi do miejsc zmiany, więcej czynników wzrostu i neuroangiogeneza się napędza.
Na zakończeniach obwodowych włókien nerwowych znajdują się m.in. receptory TRPV1, które w wyniku aktywacji poprzez różne bodźce biorą udział w generowaniu i przewodzeniu sygnału bólowego. Aktywują go i zwiększają jego wrażliwość między innymi wolne rodniki, cząsteczki zapalne wytwarzane przez układ immunologiczny, kwaśne środowisko oraz czynniki wzrostu (NGF). Wykazano, że w zmianach endometrialnych u kobiet cierpiących na przewlekły ból miednicy znajduje się więcej komórek nerwowych TRPV1 dodatnich. Dodatkowo endometrioza głęboko naciekająca lubi rozwijać się w bogato unerwionych układach anatomicznych, a zmiany te charakteryzują się większą gęstością włókien nerwowych, co może wyjaśniać, dlaczego endometrioza głęboko naciekająca uważana jest za najcięższą postać choroby. Warto dodać, że przewlekły stan zapalny, poza zwiększeniem unerwienia i unaczynienia zmian, może powodować zwiększenie wrażliwości neuronów obwodowych, co obniży próg odczuwania bólu (sensytyzacja obwodowa).
Jak widzisz, ogromną rolę w rozwoju bólu pełni przede wszystkim stan zapalny oraz dodatkowo czynniki hormonalne i stres oksydacyjny. Logiczne jest więc, że trzeba podjąć działania mające na celu zmniejszyć zapalenia. Podejście do tego tematu jest jednak szerokie, to nad czym warto się skupić to przede wszystkim:
- dieta przeciwzapalna bogata w polifenole, błonnik (wspiera metabolizm estrogenów i mikrobiom), karotenoidy, warzywa różnego rodzaju (szczególnie kapustne jeśli są dobrze tolerowane), owoce niskocukrowe (szczególnie jagodowe);
- zadbanie o środowisko mikrobiologiczne jelit;
- zadbanie o środowisko mikrobiologiczne pochwy;
- regulacja glikemii i masy ciała;
- wsparcie pracy wątroby (nie przejadanie się, unikanie alkoholu, używek);
- uzupełnienie kwasów tłuszczowych Omega 3 EPA/DHA i witaminy D3;
- tonizacja układu nerwowego – ćwiczenia oddechowe, joga, pilates, spacery;
- rozważenie dodatkowej suplementacji przeciwzapalnej (np. kurkumina, resveratrol).
Po więcej informacji na temat diety i suplementacji w endometriozie zapraszam do lektury BEZPŁATNEGO e-booka na ten temat, możesz pobrać go pod TUTAJ

